近日,80岁的李女士因腹痛不适和皮肤黏膜黄染来到齐鲁医院德州医院中心院区消化内科门诊就诊。其他医院CT提示胰头占位、胆管扩张、胰管扩张。李女士入院后完善了辅助检查,发现肝功能指标异常,总胆红素、直接胆红素远远超出正常范围。消化内科副主任马玉涛紧急召集胆胰团队进行病例讨论,商讨最佳治疗方案,经过与家属沟通同意后,最终确定在一个内镜诊治单元内依次为李女士进行超声内镜及ERCP下诊治。
消化内科主治医师李晓琳先为患者进行了超声内镜检查,在扫查中发现胰头巨大占位压迫胰管及胆管,并侵及门静脉、肠系膜上静脉。为进一步明确诊断,随即进行了超声内镜引导下细针穿刺抽吸术(EUS-FNA),穿刺出组织送检病理。随后由消化内科主治医师孟锐为患者进行内镜逆行胰胆管造影(ERCP),进行胆管支架、胰管支架置入术,使胆汁、胰液引流通畅,立即解除了梗阻情况。
术后,李女士无明显不适,皮肤黏膜黄染情况短时间内好转,肝功能较术前也有了明显好转,病理结果回报提示为胰腺导管腺癌,为下一步抗肿瘤治疗提供了更为精准的临床指导。
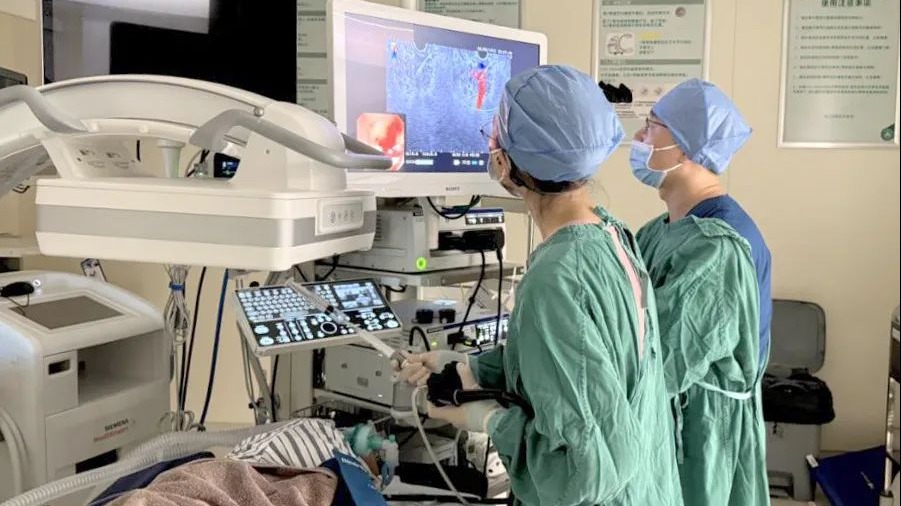
李晓琳进行超声内镜引导下细针穿刺抽吸术
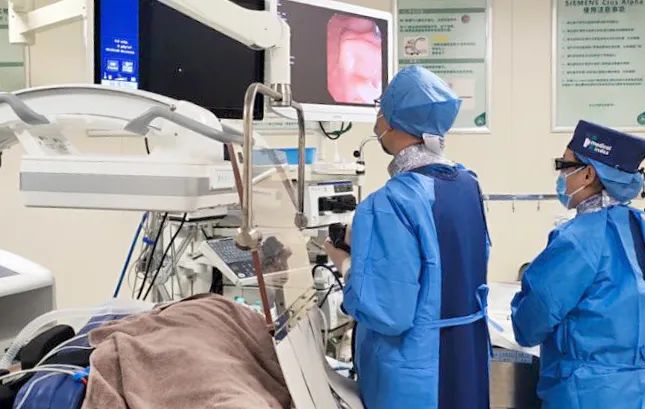
孟锐进行ERCP下胰胆管支架置入术
消化内科副主任马玉涛说,EUS和ERCP是诊断胆胰系统疾病的左右手,是相辅相成、密不可分的,EUS可以精准定位微小病变,EUS-FNA能进行准确的组织采样,但无法解除黄疸,而ERCP可进行治疗干预,解除胆道梗阻及相关症状,“双镜合璧”的方式能最大限度地发挥内镜诊疗程序的效力、提高诊断准确性,并可优化医疗资源利用率、减少患者住院时间,为无法手术的患者解除胆道梗阻问题,提升生活质量,真正实现“精准诊断、精准治疗”。
延伸阅读:
ERCP 是经内镜逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography)的简称,是微创治疗胆胰疾病的主要手段之一。主要操作方法:将内镜经口插入十二指肠降部,经十二指肠乳头导入专用器械进入胆管或者胰管内,完成对胆、胰疾病的诊断,并在诊断基础之上实施相应介入治疗。尤其对于一些胆管疾病如胆管结石、胆管狭窄等,在内镜下可以进行相应治疗。ERCP技术已从一种诊断性技术发展为胆管、胰腺疾病微创、安全、有效治疗的重要技术之一。
ERCP临床优势:
微创:ERCP经人体自然腔道(口腔及胃肠道)完成操作,相比外科开腹手术,避免了大创伤,减少出血等并发症;尤其适用于有心肺疾患,无法耐受开刀手术的高龄患者。
治疗多样化:经ERCP途径,可以行胆道双侧、多支胆管引流,而不明显增加创伤。对于肝门部胆管狭窄(肿瘤或非肿瘤)引起的左、右侧多支胆管梗阻,可以一次或经多次治疗实现多个梗阻胆管引流,更好、更快地降低胆红素水平。
超声内镜(EUS)将内镜与超声相结合,将超声探头置于内镜(胃镜、结肠镜)前端部或经内镜导入微型超声探头,通过体腔在内镜直视下对消化道(食管、胃、结肠)管壁或邻近脏器(甲状腺、胰腺、胆管、胆囊、肝脏等)进行超声扫描。
超声内镜引导下细针穿刺抽吸术(endoscopic ultrasound-guided fine-needle aspiration,EUS-FNA)就是在超声内镜引导下运用一根纤细的活检针经过内镜活检孔道对相应病变进行抽吸活检,通过活检,可以获得病灶的细胞、组织学诊断,从而明确病变性质。
EUS-FNA临床优势:
高准确性:对胰腺肿瘤的诊断总体敏感性和特异性可分别达到85%和98%,是胰腺肿瘤进行病理学诊断的首选方式。可以提供足够的组织进行病理评估,有助于明确病变的良恶性,为临床治疗提供重要依据。
微创性、安全性:具有微创、低并发症等特点,穿刺距离短,安全性高,患者恢复快。 手术风险小,创伤小,并发症少,对患者的创伤远小于传统的开放手术。
多功能性:在EUS-FNA取材基础上开展的基因检测、分子鉴定与单细胞测序等技术成为肿瘤分子分型和个体化治疗的重要手段和依据。
德州日报新媒体出品
通讯员|李梦娇 编辑|张丽娜
审核|滕璐 终审|李玉梅


